ゲノムの時代へ
膨大な情報を、
わたしたちは自在にあやつって、
新しい時代を拓くことができるのか、
やがてくる明日への羅針盤に
きこえと遺伝子医療の現在
2025年東京でデフリンピックが開催されました。
この機会に、「きこえ」について一緒に考えてみませんか。
今回は、信州大学医学部人工聴覚器学講座 宇佐美真一先生に、きこえと遺伝の関係、ゲノム研究の可能性についてお話を伺いました。これからの記事で、きこえに関する研究や医療の進歩について、わかりやすくお伝えします。
質問1)
聴覚の状況にはさまざまなかたちがあり、「ろう」「難聴」「中途難聴」といった言葉をよく耳にしますが、それぞれにどのような違いがあるのか、改めて簡単にご解説いただけますでしょうか。
また、こうした違いは、医療的な対応だけでなく、日常生活におけるコミュニケーションや配慮にも関わってくるかと思います。聞こえる立場の人たちが接するうえで、どのような点に気をつけるとよいか、実践的な視点も含めて教えていただけますと幸いです。
宇佐美先生
今までは、難聴の程度や発症時期に加え、考え方の違いなどから、さまざまな呼ばれ方をしてきましたが、医学的に見ると違いはありません。
医学の進歩により、難聴はもはや原因不明の病気ではなく、原因が分かる病気になりました。また原因に応じたきめ細かな医療が提供できるようになり、難聴医療を取り巻く環境は大きく変わりつつあります。補聴器、人工内耳をはじめとする人工聴覚器の進歩により大部分の患者さんが聞こえを獲得できるようになりました。また難聴に対する遺伝子治療が開始され、その著明な効果が世界的に注目されています。ただ補聴器や人工内耳を用いても軽度の難聴は残ります。また難聴は四肢障害などと比較すると目に見えにくい障害である点も特徴です。聞こえにくいことにより、コミュニケーションがうまくいかず誤解が生じやすい障害でもあります。現在、重度難聴であっても静かな環境では1対1の会話には不自由がない程度まで聴力を回復できるところまで医療が進歩しました。ただ私たちを取り巻く環境は騒音に満ち溢れています。難聴の方に話しかける際には「ゆっくり、はっきり」話しかけていただきたいと思います。
——————————-
※以下からは、ろう・難聴・中途難聴を総じて「聴覚障害」と表記させていただきます。
質問2)
耳が聞こえにくくなる原因のひとつに「遺伝」があることは知られていますが、最近ではゲノム研究の進展によって、聴覚障害に関係するさまざまな遺伝子が見つかりつつあると伺っています。
こうした研究のなかでは、生まれつきだけでなく、大人になってから発症する遺伝性難聴の存在や、家族に聴覚障害を持つ人がいない場合でも遺伝が関係しているケースも報告されています。
こういった聴覚と遺伝の関係は、いま、どこまでわかってきているのでしょうか。
宇佐美先生
「難聴」というのは言うまでもなく症状名であり診断名ではありません。従来、難聴の多くは原因不明でしたが、この状況を大きく変えたのが遺伝子解析の進歩です。遺伝子解析の進歩によって、難聴の原因遺伝子が明らかになり、原因遺伝子ごとに分類できるようになってきました。現在150種類以上の原因遺伝子が見出されていますが、原因遺伝子ごとに少しずつ臨床的な特徴が異なります。従って遺伝子診断により、1)正確な診断ができる、2)聴力予後(聴力型、難聴の進行、変動)の予測ができる、3)随伴症状(甲状腺腫、めまい、糖尿病など)が予測できる、4)治療法の選択に役立つ、5)難聴の予防ができる、6)再発率が予測できるといった様々なメリットが得られ、きめ細かな医療の提供に活かせるようになりました。わが国では2012年に世界に先駆けて「先天性難聴の遺伝学的診断」が保険検査として実施できるようになりました。現在、難聴の正確な診断とそれに基づく適切な治療法の選択には、遺伝子診断が必要不可欠になってきています。
私どもが日本人難聴患者さん10,047名を対象に63種類の難聴原因遺伝子の解析を行なったところ、全体で約40%の患者さんに原因遺伝子が見出されました。発症年齢ごとに見ると、先天性難聴では少なくとも約半数に遺伝子の関与があることが明らかになりました。また6-39歳発症の難聴患者さんの約30%に遅発性難聴の原因遺伝子が見出されました。現在15種類の遺伝子がこのような遅発性難聴を起こすことが明らかになっており、国の指定難聴「若年発症型両側性感音難聴」に指定され、高度難聴の場合には医療費の補助がなされています。さらに40歳以上で難聴を発症した患者さんの中にも約20%で難聴の原因遺伝子が見出されました。従来であれば老人性難聴ということで片付けられていた母集団です。従来は「遺伝性難聴」というと「ごく限られた特殊な病気」というイメージがありましたが、遺伝子の面から見ると「ごくありふれた病気」であるということが明らかになってきました。また以前は「遺伝性難聴」は「家族性難聴」と同義のイメージがあり、親も難聴、子も難聴といった家族を思い浮かべがちでしたが、実際には親に難聴がない家族が80%以上であることが明らかになっています(この遺伝の仕方は「常染色体潜性遺伝形式」と呼ばれています)。このように、以前考えられていたよりも多くの難聴患者さんに遺伝子が関与していることが明らかになっています。
——————————-
質問3)
質問2に関連して、どのようなタイプの聴覚障害が「治療可能」になってきているのか、あるいは治療の見通しが立ち始めているのかなど、現状についてもお話を伺えればと思います。
さらに、こうした研究が、私たちの暮らしの中でどのように役立ってくるのか
たとえば、診断や予防、あるいは日常生活での向き合い方など、社会との関わりという視点も含めて、お聞かせいただけたら嬉しいです。
宇佐美先生
内耳は多くの細胞の協働作業により「きこえ」という働きを司っています。遺伝子診断により、内耳のどの細胞の働きが悪いために難聴になっているということがはっきり分かるようになりました。そして難聴のメカニズムが次第に明らかになってきたことで、それぞれの患者さんに応じた医療の提供が可能になってきています。軽度・中等度の難聴であれば補聴器が有効です。ただし聴力像に応じたきめ細かなフィッティング(補聴器の調整)が必要です。高度・重度の難聴には人工内耳が有効です。特に遺伝子診断で内耳の機能に関連する遺伝子が原因とわかった場合には効果が高いことが明らかになっており、わが国の小児人工内耳の適応基準にも遺伝子要件が入っております。また難聴の遺伝子治療も開始され注目を集めています。150種類以上ある難聴原因遺伝子のうち、まだOTOF遺伝子による難聴のみが対象ですが、遺伝子治療が効果があることが報告されました(Vassili Valayannopoulos et al. The new england journal of medicine, 2025)。わが国でも2026年にOTOF遺伝子による難聴の臨床治験が開始されますが、今後さまざまな原因遺伝子に拡大されていくことが予想されています。
——————————-
質問4)
最後になりますが、2025年11月には、東京でデフリンピックが開催されました。
聴覚障害を持っている方々が主役となるスポーツ大会として、注目が集まっていますが、宇佐美先生はこのような大会をどう受け止めていらっしゃいますか。
医療や研究とのつながりという点でも、感じていることがあればぜひ伺いたいです。
宇佐美先生
デフリンピックは聴覚障害を持っている方が私たちのまわりに多くいるということを知ってもらう良い機会になると思います。
私はこれまで難聴医療に関わってきましたが、この機会にぜひ難聴は原因不明ではなく、治療法もある病気であることを多くの方に知ってもらいたいと思っています。
——————————-
インタビューを終えて
医療の進歩により、難聴の原因を明らかにすることが可能となり、補聴器や人工内耳の発達により重度難聴であっても日常会話に必要な聞こえが得られるようになりました。また根本的治療法である遺伝子治療も現実のものとなってきたことを知ることができました。
本記事の作成にあたり、貴重なお話をお聞かせくださった宇佐美先生に、心より感謝申し上げます。
人体を取りまく常在菌〜機能を知って共存しよう〜
ヒトの体は約30兆個※1の細胞で形成されています。それに対して体内外に生息する常在菌の数は40〜100兆個に及ぶと言われています。これらの常在菌は、私たち宿主の健康状態や生活環境と複雑に相互作用しあって、腸内や口腔内をはじめとした様々な部位で細菌の集団(細菌叢)を形成しています。食習慣の変化や抗生物質の服用などにより健康な細菌のバランスが崩れる細菌叢破綻(ディスバイオーシス)が疾患発症に関わることがあることから、疾患の仕組みを理解するためには常在細菌叢への深い理解が必要と考えられています。
これまでは、主に、採取した細菌を単離培養し、個々の細菌を生物学的にあるいは遺伝学的に同定してきました。しかし、常在細菌叢は数百種の細菌種から構成され、その中には多くの難培養性の細菌が含まれているため、細菌叢プロファイルを把握するのは困難でした。それに対して、次世代シークエンサーの登場と共に、「アンプリコン解析」と「メタゲノム全ゲノム解析」という2つの新しい解析手法が可能となり、細菌叢プロファイル把握の効率が飛躍的に上がりました。
アンプリコン解析は、どのような細菌がどのような割合で細菌叢を構成しているかを明らかにする手法です。採取したサンプルから培養を介さずに直接細菌集団のDNAをまとめて抽出し、細菌の系統学的分類の指標として用いられる16SリボソームRNA (rRNA)遺伝子の配列データを解析します。しかし、ほとんどが科もしくは属レベル※2までの同定にとどまり、正確な菌種を特定することは難しいという課題があります。ましてや、細菌ごとの性質や機能に直結する遺伝子レベルの解析にアプローチすることはできません。
一方メタゲノム全ゲノム解析は、アンプリコン解析ほど手軽ではありませんが、細菌叢の遺伝子配列を網羅的に解析することが可能です。メタゲノム全ゲノム解析では、アンプリコン解析よりさらに詳細の種レベルでの系統分類学的解析や、細菌ゲノムの構造解析、細菌のもつ代謝経路の解析などが可能になります。また、このデータとともに代謝物(メタボローム)や遺伝子発現(トランスクリプトーム)といった異なる階層の解析を組み合わせたオミックス解析の有用性も示されてきています。
このように、細菌叢の組成のみならず、それぞれの細菌の性質と機能を明らかにするための細菌遺伝子の配列情報の詳細な解析にも注目が集まっています。現在は、アンプリコン解析とメタゲノム全ゲノム解析を使い分けて常在菌の解析が行われています。
宿主であるヒト自身の遺伝子型のみならず、共生する常在菌の遺伝子型も疾患の発症や予後を予測するマーカーとなり得る可能性があり、常在細菌叢とその遺伝子機能の理解は、共生する細菌叢のバランスを整えることで病気を防ぐ、新しい疾患予防法の開発につながるものと考えられます。
※1. ヒトの体の細胞の数には諸説あり、かつて60~100兆という推定値もありましたが、近年は37兆2000億個と言われています。
Bianconi E, at al. (2013) An estimation of the number of cells in the human body. Ann Hum Biol. 40(6):463−471.
※2. すべての生き物は界、門、目、科、属、種と細分されます。16SリボソームRNA遺伝子の解析では、多くの場合細菌を科もしくは属レベルまでの大まかな分類までしか特定することができません。
【関連リンク】
お口の中には健康のヒントがいっぱい ~日本初の大規模口腔マイクロバイオーム解析~【プレスリリース】
なぜウイルスははやく変化するのか?
風邪などの病気を引き起こすこともあり、最近は新型コロナウイルス感染症が話題となっている、ウイルス。ウイルスは変化がはやい、とか、進化がはやい、とか、すぐに形を変える、といったこと、聞いたことはないでしょうか?実際に、何がはやいのか、ゲノムの視点で見ていきましょう。
ウイルスの遺伝情報
ウイルスは、とても小さな粒子の中に、自己増殖のための遺伝情報を持っています。ウイルスは独自の遺伝情報を持っていますが、その遺伝情報を伝えるDNAやRNAを覆っている粒子を構成する部品であるタンパク質の合成を感染する宿主細胞に依存している寄生体です。
ウイルスには様々な種類があります。大きさや粒子の構造が異なるだけでなく、遺伝情報の実体とコピーの作り方まで実に様々です。遺伝情報の実体が、DNAだったりRNAだったり、一本鎖のものもあれば二本鎖のものもあります。さらに幾つかの分節に分かれたゲノムを持つウイルスもいます。ウイルスの種類によっては、粒子の外側が脂質の膜で出来たエンベロープで包まれており、そこにはウイルス独自のタンパク質が埋め込まれています。よく話題にあがるインフルエンザウイルス、エイズウイルス、そしてコロナウイルスは、いずれも一本鎖のRNAのゲノムを持つウイルスで、外側はエンベロープで包まれていますが、それぞれで異なる特徴をもっています。インフルエンザウイルスは分節型のゲノムを持っています。違う分節どうしが交錯するなどして、組み合わせが変わってしまうことがあります。エイズウイルスはゲノムのRNAからDNAを合成すること(逆転写)を介した増殖を行うために突然変異の発生率が高いとされています。一方、コロナウイルスはゲノムRNAがそのままmRNAの機能を果たして、タンパク質合成に使われています。
ウイルスの遺伝情報の変化
インフルエンザウイルスで起こりやすい分節の組み合わせの変化や、エイズウイルスでの逆転写の際の突然変異の発生率の高さは、ウイルスの遺伝情報の変わりやすさにつながります。
ウイルスの遺伝情報の変化のはやさは、ウイルスの種類によって異なるのですが、いくつかの共通する理由があり、特にRNAを遺伝情報の実体とするウイルスではやい傾向があります。ヒトの遺伝情報の実体はDNAで、複製において塩基が取り込まれて鎖が伸長される際に、かなり精巧なエラー修復機構があるので非常に正確です。しかし、ウイルスの場合、粒子の材料作りであるタンパク質の合成は宿主の細胞内の仕組みに依存する一方で、自分自身の遺伝情報の複製については、独自の方法でそれぞれ行っており、ウイルスの種類によってはエラーが入りやすいのです。一般に、RNAウイルスでは、ヒトゲノムの進化速度の約100万倍の規模の進化速度が、エイズウイルスやインフルエンザで報告されていて、SARSコロナウイルスについても同程度です*1。新型コロナウイルスの場合、23.1置換数/年という推定値*2が得られていますので、ゲノムサイズ(約29,900塩基)で標準化するとは、0.77 x 10-3/塩基サイト/年になります。ただし、年あたりの進化速度は、複製あたりの塩基置換率と年あたりの複製回数の積ですので、感染と増殖が活発なウイルス株は世代サイクルが速く回るために、他のウイルス株よりも進化速度の推定値が高めになる可能性があります。
なんだかウイルスは自分の設計図のコピーを粗雑に作っているように感じられるかもしれませんが、ウイルスの自己増殖のためには、自分の遺伝情報を元にタンパク質の合成を開始すること、そして設計図のコピーを作ることを素早く行うことが大事です。そして、生き残り続けるためには、変化することも大事です。ウイルスの遺伝情報の変化により性質が変わることは話題になりやすいですが、単に変化するほどウイルスの生存に有利という訳ではありません。自己増殖能力を保持するためは、自分の大切なタンパク質の基本的機能を維持する必要があります。RNAウイルスのような、サイズが小さく、精巧なエラー修復機構などのないゲノム上では、突然変異がランダムに発生することにより、自己増殖能力が損なわれるような変異が入る場合も多いと予想されます。これらは淘汰される運命にあり、ほとんど検出されません。一方で、ウイルスの遺伝情報の変化の中には、ウイルス粒子の表面の構造をわずかに変化させるものがあります。これは、ウイルスが宿主の免疫系による認識から逃れたり、宿主細胞との相互作用のあり方に変化が生じたりして、感染対象の生物種や細胞の種類を変化させることにつながる場合もあります。
ウイルスの遺伝情報のはやい変化は、ウイルスの遺伝的多様性を急速に増大させるので、治療薬の開発を困難にしたり、それらが有効に効くウイルスのタイプが限定されたり、あるいは耐性株が出現する可能性があります。一方で、特定のタイプのウイルス株のみが広く急速に感染拡大すると、感染者から単離されるウイルスの全体的な遺伝的多様性は、一時的に減少すると予想されます。新型コロナウイルスのゲノム情報が迅速に共有されていることは、ウイルスゲノムの分子進化速度の推定、および分子系統樹作成による世界各地への感染の広がり方の推測が可能になっており、感染症対策と研究開発の促進に役立っています。
参考文献
*1. hao, Z., Li, H., Wu, X. et al. Moderate mutation rate in the SARS coronavirus genome and its implications. BMC Evol Biol 4, 21 (2004). https://doi.org/10.1186/1471-2148-4-21
補足情報 http://virological.org/t/phylodynamic-analysis-176-genomes-6-mar-2020/356
*2. GISAID (Global Initiative on Sharing All Influenza Data)ウェブサイト Genomic epidemiology of novel coronavirus – Global subsampling(8月13日の閲覧時点)より
棒状で増やすか環状で増やすか―新たなシークエンサー開発―
塩基配列を調べる方法は、次世代シークエンス技術として飛躍的な進歩を遂げています。次世代シークエンス技術は、4つの塩基をどうやって見分けるか、どれだけの長さを連続して読めるか、調べたいDNAを増幅する必要があるかなどの点でさまざまな違いがあり、これらの違いがシークエンスの速さや正確さにも影響しています。
現在の主流は、目印を付けた棒状の一本鎖DNA断片をガラス板の上にくっつけて、2-4色の蛍光色素を使ってDNA配列を読んでいく方法です。棒状のDNA断片のくっついたガラス板に蛍光色素付きの塩基を流し込み、断片にくっついた色を端から順番に調べていくことで塩基配列を調べることが出来ます。ただし、断片1本1本の出す光は弱いため、カメラで蛍光を検出するためにガラス板上で1000本ほどのコピーを作らなければなりません。そこで、ガラス板についていない方の断端をガラス板にくっつけて橋を渡すようにしたあとにPCRによって断片を増やします。PCRは鋳型となる1本鎖DNAの端からペアとなる塩基をくっつけて行くことで、DNA断片を2倍に増やすことが出来ます。この反応(過程)を繰り返せばDNA断片を2倍2倍と対数増殖的に増やすことが出来るため、遺伝子解析ではPCRが広く活用されています。
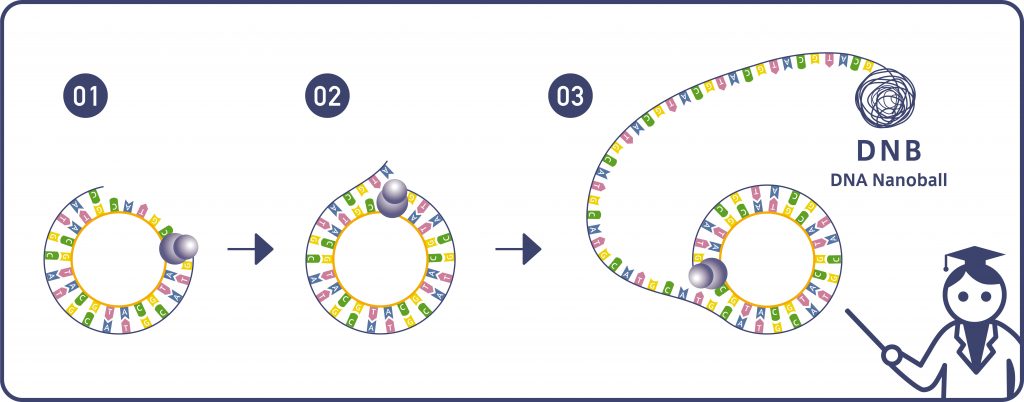
そんな中、まったく異なる原理によってDNA断片を増やす技術が開発されました。これまで活用されているPCRでは棒状のDNAを鋳型としていましたが、新しい方法ではローリングサークル型のDNA増幅を行うため、環状にしたDNAを鋳型にしています。PCRは鋳型のコピーから次のコピーを作るため、途中で入ってしまったエラーも次のコピーをつくる際に含まれてしまいます。一方、環状にしたDNA断片を使う技術では、常に最初のもともとのDNA断片を鋳型としているためこのようなことが起こらないと言われています。このコピーは環状のDNA断片の周りをグルグルと回りながらペアとなる塩基を並べていくため、1本の長い糸のようになり、この糸を再度グルグル巻きにして毛糸玉のようにします。これをDNB(DNA Nanoball)と呼んでいます。DNBには300-500のコピーが含まれ、従来の方法と同様にガラス板にくっついて光を出します。この技術を用いたシークエンサーはすでに開発のうえ販売されており、今後は、こちらの手法も活用されていくものと思われます。
遺伝子配列を読む方法は他にも多く開発されており、目的に合わせて選択されています。技術は日々躍進しています。数年後にはまた新たな手法が開発され、思いもよらなかった選択肢が広がっているかもしれません。
【関連リンク】
東北大学東北メディカル・メガバンク機構ウェブサイト 施設紹介>シークエンス解析
新型コロナウイルスに対する抗体
新型コロナウイルス(SARS-CoV-2)感染症(COVID-19、本稿では「新型コロナ」と略す)に関する報道の中で、「抗体検査」は、「PCR検査」に次ぐ頻出用語の1つとなっている。そこで、新型コロナの抗体検査に関して現時点の情報を少しご紹介したい。
詳細な解説は他書に譲るが、新型コロナに限定して説明すると、「抗体」とは、血液中などにある免疫グロブリンというタンパク質で、ウイルスやワクチンに対する免疫反応の結果産生され、ウイルス粒子の構造を認識して結合する物質である。その中で、ウイルスの増殖を抑えて、感染症からの回復や、再感染の予防に働くものを「中和抗体」と呼ぶ。
新型コロナからの回復者に関する米国と中国の報告*1*2(正式な論文発表前の情報、重症例を除く)では、ほとんどの人が回復後に抗体を保持していることが明らかにされた。特に、中国の報告では94%の人が中和抗体を持っており、感染の終息や予防に働く免疫能が獲得されたことが示されている。ただし、新型コロナウイルスと同族のウイルスには、周期的に頻繁に風邪症状を流行させるものがあり、長期的な抗体の持続については今後の検討が必要とのことであった。
また米国の報告では、抗体陽性時点でのPCR検査によるウイルスRNA陽性例が35%見られ、その一部は症状消失から約一ヶ月後の再検査でもPCR陽性であった。この結果の解釈は難しいが、血液中に抗体が存在してもウイルスが鼻腔などに長期間潜んでいる可能性も示唆された。
このように、現時点では抗体検査が陽性となっても、数ヶ月後に再度新型コロナに感染する可能性や、他の人に新型コロナを広める可能性も否定できず、受検者自身にとっての抗体検査のメリットはかなり限定的であるといわざるを得ない状況である。
一方、集団調査としての抗体検査には研究上のメリットがある。疫学研究者によると、地域の住民の60%程度が抗体を持つようになれば「社会的免疫」が成立し、その地域では新型コロナの流行は終息するとのことである。しかし、新型コロナには不顕性感染者や未診断症例が多く、発症数の統計から地域の既感染者の割合を予想することは困難である。そこで、地域の住民をできるだけ無作為に抽出して抗体検査を行い、その時点での抗体陽性者(既感染者)と抗体陰性者(未感染者)の割合を明らかにする試みが世界中で行われ、わが国でも同様の調査が予定されている。ただ残念ながら、それらの結果からは、流行の終息までには相当の時間がかかることが推測されている。
免疫には、一度出会った病原体を覚えていて次の感染を防御する反応(獲得性免疫)として、抗体(液性免疫)の他に、直接細胞が攻撃する反応(細胞性免疫)があり、さらに、初めてである病原体に対しても撃退しようとする反応(自然免疫)も存在する。新型コロナのワクチン研究では、それら全体を活性化して自然感染よりも強力な免疫を与えるワクチンの検討もなされているという。また、治療薬としても、回復者血液の抗体を製剤として治療に利用する試みや、遺伝子工学を駆使した強力な抗体製剤の開発も行われている。そのような様々な研究の成果として、そう遠くない将来に、新型コロナが過去の疾患となる日が来ることを信じたいところである。
最後に、海外では新型コロナのために予防接種全般が中断している地域もあり、麻疹などの流行が懸念されている。特にお子様がおられる家庭では、定期予防接種は可能な限り自粛せずに進めていただくことをお願いしたい。
参考文献
1. medRxiv preprint
doi: https://doi.org/10.1101/2020.04.30.20085613
2. medRxiv preprint
doi: https://doi.org/10.1101/2020.03.30.20047365
最新記事一覧
-
- きこえと遺伝子医療の現在
- 2025.12.26|宇佐美真一
-
- 人体を取りまく常在菌〜機能を知って共存しよう〜
- 2020.12.16|後藤まき
-
- なぜウイルスははやく変化するのか?
- 2020.09.08|山口由美
-
- 棒状で増やすか環状で増やすか―新たなシークエンサー開発―
- 2020.07.16|川嶋順子
-
- 新型コロナウイルスに対する抗体
- 2020.05.18|峯岸直子